

| 事故と看護記録 |
|
事故と看護記録 まず看護記録の機能については、
とあります。 インシデントと事故が生じたときの看護記録への記述と各報告書との関連を考えてみたいと思います。 ・インシデントレポ-ト(ヒヤリハット)と看護記録 ・事故報告書と看護記録 診療録などの開示について また、訴訟になった場合 複数の看護者が絡んだ事故がありました。それぞれに聞き取り調査をしましたところ、やはり自分にとって不利にならないよう自然な防御的反応があるようです。 |
| 「医療ミスはなぜ起こるのか」 NHK BS |
|
| 80% (ヒュ-マン・エラ-) |
|
「機長のマネジメント」村上 斎藤 産能大学出版部 1997 P.70より 少し改変あり ちょうどTV番組でヒュ-マン・エラ-について放映していましたので、参考に載せておきます。
番組の一部を文字にしましたが、やっぱり映像の方がわかりやすいですね。
注意していると目に付くもので
CRMをどのように医療にあうようにアレンジし導入していけばいいのでしょうか? |
| ハインリッヒの法則 |
|
1:29:300 更に「障害を伴うにせよ伴わないにせよ、すべての災害のしたにおそらく数千に達すると思われるだけの不完全行動と不完全状態が存在する」 簡単に言いますと、ミスによって 数値の比率は個人の資質、仕事の量、内容などによりこの通りではないと思いますが しかし、このピラミッド型ですが、その一部分は誰も気づかなかった事故、インシデントが含まれます。 つまり、点滴を間違ってしていても誰も気づかなかった。そしておかしいとも思わず埋没してしまったと言う事例も実際にはあるでしょう。この部分を可視にすることも意味のあることだと思います。 |
| フェイズ |
|
大脳の意識レベルのことですが
誤動作比率はフェイズ1なら10回作業すると1回以上ミスするというものです。 |
| パニックについて |
| 仕事をしていてどのようなときに焦りますか? 時間配分がうまくできない。次から次への訴え、患者の急変、予期せぬ出来事、など時間が押し迫っている。予定のところが進んでいない。 どんなときに混乱しますか? 医師の指示が変わった。いっぺんにたくさんのことを言われた。 パニックになった時、どうしますか? 随分前にOP室の配管のやり直し工事を業者が配管を笑気と酸素のパイプを間違えてつないだという事件がありました。 OP中の人はパニックだったと思います。酸素をいっているつもりが笑気をいっているのですから、自分の知識、経験からは、対処できない事だったと思います。 阪神大震災の時、想像だにしていなかったこと、電気、水道、器械 ありとあらゆるものがダメになった中においても、考え、工夫され看護された人はすばらしいと思います。 ○震災時の看護はまたの機会に書きたいと思います。 あらゆる場面を想定するのは無理ですが、パニック時は どうしたらいいのかを考える必要があると思います。 |
| インシデントレポ-ト |
|
インシデント レポ-トの必要性 インシデント レポ-トは スグ書き、
インシデント レポ-トの始まり |
| 事故報告書などのいろいろな方法 |
|
このホ-ムぺ-ジでは、 1.インシデント レポ-トは スグ書き、
レポ-ト、報告書をどのような様式にするかは、
2.看護師側の姿勢
3.病院の姿勢
このホ-ムペ-ジにおいてはインシデント は患者には実施されなかった場合つまり直前でストップしたもの また、インシデントレポ-トを出しやすくするためにも、事故報告書とインシデントレポ-トは、わけた方がよいと考えます。しかし、ある程度看護婦のコンセンサスもえられ、軌道に乗っている状態であれば、全て記述式という方法もいいと思います。 コンピュ-タ-利用の方法
リスクマネジメント支援機能を充実 看護 2001.6 vol.53 No.8 p.52より copyなので非常に見にくい画像で申し訳ありませんが、イントラネットを使いオンラインで報告が出来るものです。 コンピュ-タ-を使用したやり方は、手軽に出来ることからレポ-トの提出がしやすくなる可能性があると思います。また分析もデ-タ-をそのまま使えるのでやりやすいと思います。 セキュリティの問題がありますが、その点も鹿児島大学付属病院では考えられているようです。 更に鹿児島大学付属病院ではインシデント・アクシデントレポ-トだけでなく、コンピュ-タ-を使ったリスクマネジメント支援システムを導入しています。詳しくは文献ご参照してください。
レポ-トを出しさえすればよい。という考えがあるのですが、 また、提出しやすく、分析しやすく、必要なデ-タ-がそろっていることが必要で、 転倒、転落についての報告書は、 |
| 事故の把握 |
|
さて、事故報告などによって情報収集をしますが、どの程度の効果があるかというと 浜島信之 :リスクマネジメントの体系.医療法学(11):1-11,日本評論社、1996 100%は無理でしょうが、自主的な報告だけですと把握は難しいようです。 |
|
4月の採用でしたが新卒ではありませんでした。 この病院では、チャ-ブ内に液を満たさないのが、通例となっているのです。 ❺病棟によっても違う決まり事がたくさんあるのではないですか? |
| 情報の伝達 |
|
後述の 事故防止のために(組織的な取り組み) |
| 安全に関する組織の必要性とその内容 |
|
看護事故が注目され始め、看護事故についての委員会などを作った施設も多いと思います。今まで感染予防委員会はありましたが 提案として
位置としては 看護部直下でなく看護部外とする。 これは査定の対象外であることを明確にする為
内容としては 「事故防止の為に」で述べる、教育、環境、研究などを行う。 |
| クレ-ムについて |
|
クレ-ムは、事故とかインシデントとは異なりますが、患者及び家族からの要求などは、病院の接遇のみならず事故防止の観点から言っても必要であり、クレ-ムに対処することによって、無意味な紛争につなげないように出来る可能性があると思います。 クレ-ムとはなにか? クレ-ムにどう対応するのか? クレ-ムをどういかすのか? クレ-ムについて更に詳しく知りたい方は、 |
| 事故防止のために(組織的な取り組み) |
|
分け方はまだまたこなれていませんが
リスクマネジメントだともっと範囲が広いです。 インシデント レポ-トなどの分析 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 組織のあり方など |
|
事故調査について 組織のあり方としては 訴訟に至る場合は、いろいろな理由があるようですが、 つまり単純に考えると、インフォ-ムドコンセントができているとか、 記録について 看護日誌の改ざん
医療事故に関する記載の注意点 「ヘルスケアマネジメント」中島和江 児玉安司 医学書院 2000 p.200より |
| 法的問題について |
|
看護事故が生じ訴訟になった時、 刑事上の責任は、個人に対する責任を「業務上過失致死傷罪」として問われる。 そして医療者に不法行為があった場合は、病院がその人に対して賠償を求めたりする事があるが、過去の日本においては非常にまれなことであったとのことである。 と簡単に述べましたが、裁判以外にも示談があったり、いろいろ複雑な手続きがあります。法的な本はたくさんでていますのでそちらを参照してください。 |
|
買い物 買い物をしようとしたら、一けた違っていた。よくあることです。 気が弱いのでえ‾と思いながら払ってしまい。後で海より深く後悔する。 処方箋みたら一けた違っていた よくあることですねぇ‾‾気が弱いので‾‾あっダメダメ |
| 事故防止のために(個人的なもの) |
|
なぜインシデント、事故報告が少ないのか? 1.事故はタブ-であるという従来の考え方(ミスをしてはいけないという考え方) タブ-であるので自分が悪く思われてしまうという考え。 2.勤務評定、査定にひびくという思い。 ミスをすると降格とかがあるのではと思い報告をためらってしまう。 3.事故報告書を書いた人が悪者になりがち
4.報告書がどう利用されるのかわからない不安。
5.おかしな同情やかばいあい、隠ぺい
6.雰囲気がない
7.事故を活用するという意識がない。
8.自分は事故をしないという過信がある。
このような性格診断を使い各個人が起こしやすい事故の傾向を知り事故に対する指導に活かしていくことも必要だと考えます。 個人の指導の具体的な方策としては、各個人のミスの形態がどのようなものであるのか? 認知心理学的な、認知、判断などの誤りにあるのか? 知識不足にあるのか? 体力不足 チ-ムワ-クのなさ パニック耐性にあるのか? など 個人がどのような傾向を持っているのかを知り、指導していくことが必要と考えます。 ただ、不遜というか怖いと思わない。出来るつもりでいる人もいます。 他人のアドバイスを聞かない。向上意欲がない。 ほとんどの看護師は、事故を起こそうとして起こしているものではない(もちろん!) しかし一部の人においては、存在することも事実である。教育しても、おそらく無理であろうというのがおおかたの見方です。長年生きてきた、その人の性格を変えることはなかなか難しい。看護学校では、知識、手技だけを教えるのではなく、モラルとか倫理を教えて、看護師に求められる範囲から逸脱しない人間を養成してもらいたいものだと思う。成績がよいから、合格ではなく、人間としての資質をはかることが必要ではないかと感じます。 言い過ぎでしょうか? 心理的要因 多数回、多人数によるチェック 3人、違う人があることがらについてチェックするとします。 それを日常化させないために、日頃からの教育が必要ですし、集中し仕事を行う環境「おかしい」気づくことが必要。 何となくおかしい 脱マニュアルのすすめ どちらの施設でもマニュアルを作っているかと思います。 |
| マニュアルについて |
|
マニュアルとは、小冊子、便覧,案内書,手引き,とあります。 このような活用できるマニュアルと定期的なマニュアルが守られているか技術チェックが必要と思われる。 といっているわりにはこのペ-ジは、図もなく字ばかりで読む気をそぎますよネ。 |
| JCOの事故と個人の意識の問題 事故当初作業をしていたのは原子力の専門知識を得た人が行っているのかと思っていました。 作業員は臨界についての知識もない程度だったそうです。 怖さを知らないこの方法を間違えるととんでもないことになるという意識がない。 わたしたちの現場でも危うい場面が多い。注射一つにしても怖さを知らないと何も考えず "注入すればいい"と思ってしまうととんでもないことになってしまうと思います。 |
| リスクマネ-ジャ- |
|
リスクマネ-ジャ-をどうとらえられているでしょうか? 米国の病院のリスクマネジャ-の役割 のように非常に幅の広いものです。更に 「事故を起こした側は、自分はこんなに謝っているのに、なぜ、被害者は怒っているのだと、自分が加害者でありながら、被害者意識になることがよくあります。その理由は、加害者は被害者の立場に立とうとしないからです。リスクマネ-ジャ-が最初にやるべき事は、被害者の心に入り込むこと、つまり、完全に被害者の立場に立つことなのです。そこから交渉が始まる。病院側のリスクマネジャ-であっても、被害者の側に立つことが必要です。被害者の心を掴んだらトラブルはすでに解決したも同然なのです。」 のように交渉術まで習得しなければいけないようです。 日本におけるリスクマネジャ-としては、 また とありアメリカと日本では、役割は随分異なるようです。 可能ならばリスクマネ-ジャ- が当事者より聞き取り調査をし、情報の整理、本人には見えない背景の有無を探る。また、複数の人に要因がある場合には、各自の報告書のみでは客観性に欠ける場合も考えられるため、例えば、食い違いとか主観的なものがあると正確な情報とならない可能性があるので、リスクマネ-ジャ-が個々より聞き取り調査をしまとめることがよいと考える。 日本型では、看護婦がコ-ディネ-タ-という形を取ることが好ましいのではないかと考えます。各職種間等の調査をしやすいと思う。 リスクマネ-ジャ- は、病棟専属よりもフリ-な立場で各病棟を回れることが必要。自分の病棟の常識は、他の病棟では違う方法だったとか、病棟が別、つまり行っていることが違う組織である場合、相互間の病棟での知識であるとか、方法の共有が難しい場合がある。例えば物品の置き方一つにしても各病棟異なるものである。こういう風なものを統一することによって、勤務交代したときにも間違いが少なくてよいではないか。つまりリスクを総括的にみられるかどうか? ヒアリハットのような情報を待つというだけでなく、リスクマネ-ジャ-がいればそれの分析だけでなく積極的な事故要因の調査が可能である。病棟などに行き調査する。病棟間での異なった決まり事、事故の可能性になるような、そのようなことは全体を見渡せる専門のリスクマネ-ジャ-でないとなかなか見えないと思う。 |
| 事実を知るという事 |
| 事故報告書などにおいて、客観性というのはやはり難しいようで、個人の性格などにもよりますが、事故の内容を多少矮小化したり、落ち度?を少なく見積って書くようです。実際に現場を見たときと、記入されたものとは違うことがあります。人間の本質なのでしょう。責任を追及するものではありません。事実が事実として伝わらなければその根元となるところが見えないことがあると思います。そこで、事実をはっきりさせるためには、やはりリスクマネ-ジャ-のような専門の人が、聞き取りなどの調査が必要だと思います。当事者だけでなく、事実のために他の人からの情報収集も必要だと思います。またリスクマネ-ジャ-も人間ですので友人などになると、これも同様に感情などにより事実が見えなくなる可能性もあると思います。しがらみにとらわれない人がいいと思いますが、くどいですが、責任を追及するものではなく、事実を知るということです。事実でないとのちにいかす事が難しいと考えるからです。 |
| 看護判断の差 |
|
IVH、点滴などが何らかの原因で、ストップする事はしばしばあるトラブルだと思います。 ストップした時どうするか? という判断を聞きますと人によって随分違うようです。 注:いくつかの病院では、圧をかけて体内に注入する方法は禁忌であり、点滴をつまらせない予防がマニュアル化されているところもあるようです。 |
| 雰囲気について |
|
雰囲気とはまた抽象的でとらえどころがない感じですが 事故対策について今までのインシデント、事故を検討し対策していくことは一番効果的な方法だと思いますが というところが引っ掛かってきますが じゃどうすればいいのかというと インシデントをまずみんなが100%提出することを望まないことです。 |
| 分析の方法 |
|
よく述べられている方法としては次のような方法があります。
S ソフトウェア H ハ-ドウェア E 環境 L 他人 L 当事者 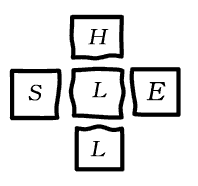 中心のL(当事者)との関係、L-S(ソフトウェア)、L-H(ハ-ドウェア)、L-E(環境)、L-L(他人) の関係を分析する。 KLMオランダ航空が開発したツ-ルです。 SHELモデルの各間の辺縁は、一致した直線ではなくギザギザになっています。 また、m-SHELと言うのもあるようで、このmは、管理だそうです。
4M MAN(人間) MACINE(物、機械) MEDIA(環境) MANAGEMENT(管理) 4E EDUCATION(教育、訓練) ENGINIEERING(技術、工学) ENFORCEMENT(強化、徹底) EXAMPLE(模範、事例)
対策立案のための4E
4Mによる事故要因分析 「緊急発言 いのちへ ˘」 柳田邦男 講談社 2001 p.58より引用
上記のようなマトリックで分析をしていきます。 ものすごくよく考えられています。ただ、本来は航空機事故に対応するものであるためのものであり、対象が人間である 医療事故の場合とは少し異なるところがあるのではないかと考えます。例えば、他のところで出てきますが、患者自身が事故を防ぐことが出来る可能性があることです。SHELモデルなら他人のところ、4M-4Hなら環境、訓練に該当させれるかも知れませんが、しっくりしません。取るに足らないところかも知れませんが… と書きましたら
臨床的6M-5Eマトリックス表 臨床により適応されるように考えられたものがあります。 詳しくは、本を参照してください。 実際に分析しようと思うとなかなか出来ないのですが、具体的にどのように分析すればよいのか?については、 月刊ナ-シング 医療事故マニュアル Vol.20 No.5 2000 p.21に 同じ事例で4M-4EマトリックスとSHELモデルでの分析例があります。
Root Cause Analysis (根本的原因分析)と言うものもあります。
「ヘルスケア リスクマネジメント」中島和江 児玉安司 医学書院 2000 p.81より
看護事故の中で関係が多いのではないかと思われる、人間の心理、行動の分析方法ですが、 この方法は認知心理学手法を用いて、人間のパタ-ンとして4つに分類しています。 分析方法 (インシデントレポ-トのチエックリストより)
知覚系、記憶系、判断系、運動系という4つの誤りの分類については 認知心理学について その他として不可避という項目をもうけました。これは看護はベストを尽くしたが事故が生じてしまったと言うこともあると思います。 |
| 安全管理の方法 |
|
日本ヒュ-マンファクタ-研究所所長の黒田勲氏(元早稲田大学人間科学部教授)は、産業界における安全管理の理論と実践法を次のように大きく西洋流と日本流に分けて、その得失を論じている。 (1)安全管理の実践法=日本流 「緊急発言 いのちへ ˘」 柳田邦男 講談社 2001 p.214‾215より引用 |
| 医療機器の改善について |
|
これは、輸液ポンプのディスプレィの部分の画像です。 人間の能力には限界があることは、わかりますが、フ-ルプル-フという言葉があります。 これ以外にも様々な医療機器、物品があります。少しでも安全に使えるように、現場からの要望をもっとメ-カ-に言ってもいいのではないでしょうか? |
 血圧計です。よく見ないとわからないのですが、 プリントアウトされる文字が逆さまに出てくるんです。 最初からこうだったのかどうかわかりませんが、 見にくいものです。 |
| ヒュ-マン エラ−による分類 |
| skill-based malfunction | Double-capture slips | |
| 技術レベルの誤り | Omission associated with interruptions | |
| Reduced intentionality | ||
| Perceptual confusions | ||
| Blends and spoonerisms | ||
| rule-based malfunction | First exceptions | |
| ル-ルレベルの誤り | Sings,countersigns,and nonsigns | |
| Informational overload | ||
| Rule strength | ||
| Redundancy | ||
| Rigidity | ||
| Encoding deficiencies | ||
| Action deficiencies | ||
| knowledge-based malfunction | Selectivity | |
| 知識レベルの誤り | Workspace limitations | |
| Out of sight,out of mind | ||
| Confirmation bias | ||
| Overconfidence | ||
| Biased reviewing | ||
| Problems with causality (hindsight bias) | ||
| Problems with complexity | ||
|
rasmussenの基本行動様式による分類 「ヘルスケア リスクマネジメント」中島和江 児玉安司 医学書院 2000 p.32‾38 項目のみ抜粋 詳しくは、本を参照してください。 |
||
| 認知心理学より 外化 |
|
指差確認という言葉をご存じでしょうか? 指差確認 リ-ドバック 単方向と双方向 |
| 評価の方法 |
|
事故防止がうまくいっているかどうかの評価をしなければなりません。事故、インシデント レポ-トが減少したら事故は減っているということで、効果があった。と捉えがちですが、必ずしもそうではないと思います。 また同じような原因の事故が発生しているのならば、対策がされていない、若しくは分析が不適切、対策が効果的でないということになります。 「病院全体を横断的にかつ的確に行うためには、その面の専門的経験を要するため、はじめのうちは、できれば第三者機関の専門家(医療コンサルタントやISO内部監査員など) からの支援または助言を得て実施することが望ましい。」 とありますように、自分たちだけでは気づかないところがありますので、そういう意味からも外部の人に評価してもらえればと思います。 |
|
家族が面会から帰ったあと |
| 業務と看護事故について |
|
業務改善とは何でしょう? クラ-クについて 医師について 薬剤師について 他の職種について 人事異動について
物品管理について B型肝炎針刺し事故(公務災害)ワクチンを接種した場合の必要経費 ただし、改善しシステム変更した場合に、新たな問題が生ずることもあります。 かんじんの業務の改善と事故とどうつながりがあるのかと言うことですが、
看護業務の他の職種への委譲状況 (株)日本医療事務センタ-「病院経営の健全化のために」NICLレポ-トNo.7:日本医療労働組合連合会(1994年11月調) |
| 適切な看護職員数 |
| 上でも書きましたが、「100床当りの看護職員数は、アメリカ197人、ドイツ92.9人、フランス66.3人、イギリス65.4人に対し、日本は41.8人」だそうです。 「事故防止のためのすばらしいマニュアルが整備されてきましたから、マニュアルに従わずに看護職員がミスをすれば、これまで以上に当事者の責任が問われることになると思うからです。」 「どう防ぐ医療事故」 Nurse Eye 桐書房 Vol.14 No.4 2001 p.7より 質の高い安全な看護を目指しても人員不足という足かせがある。「やらなければならないことはわかっていても、とくに休日や夜間の時間帯は人が足りなくて実践できない」(同p.6)とあり、看護職員が努力しても仕事量が多すぎて、マニュアルに従うという手順ができないというものです。マニュアルに従わず簡略化するのであればマニュアルを改訂することは全く無駄なことだと思います。人数が少ないというのは一つの要因だと思いますが、いったいどれくらいの看護の人員がいれば、妥当だと思いますか? 試算された方はいらっしゃいませんか? |
| 新卒者の教育 |
| 一度にものすごくたくさんの数の新卒者を採用する病院があります。たくさん辞めるのでたくさん採用しないといけないのだと思いますが、その新卒者の教育にかける時間とお金はものすごいものだと思います。新人オリエンテ-ションばかりではなく、病棟に入ってからも手技的なことなどいろいろ教育をしていきます。指導者(プリセプタ-、エルダ-)は、それだけ時間を使います。 看護師が長く勤めることの出来る、勤める環境も良くなっていかないといけないと思います。 新人は新人の、ベテランにはベテランの起こしやすい要因があります。それにしても、新人におけるお金、時間以外にも病棟でのチ-ムワ-ク、混乱などいろいろあります。やっと育てた人が3年ぐらいで、「辞めます」なんて、もったいない。賃金だけで考えると新卒であるとか経験年数の低い人ばかりの方が安くすんで良いのかも知れません。しかし、逆に言うと3年ぐらいでは、新人教育に投資したものを回収していないのではないかと思います。経営者じゃないのであまり言えませんが、もう少し仕事を続けてくれたらと思いますが、 |
| 勤務体制と事故防止 |
|
勤務体制は、2交代、3交代、変則3交代などがあります。現在2交代制度が注目を集めていますが、本当に看護師にとって良い体制なのでしょうか? 2交代における事故関係の文献もあまりないようで、調査したわけではありませんので推測にすぎないのですが、2交代による長時間勤務だと疲労感が増しフェイズのレベルが下がるのではないかと思います。つまり、ミスをしやすくなるという状態になると思います。もちろん仮眠によって疲労回復するのですが、本当に仮眠が取れるのでしょうか?取れたとしても覚醒時のぼっ‾とした感じですと更にフェイズは低いように思います。2交代によると申し送りの回数が減少する事による申し送りの際の間違いが減少する。という事は頷けますが、逆に言うと、他の看護師がチェックする機会も減少することになると思います。私は、業務の効率化合理化を図ることは非常に大切なことだと考えていますが、根底に安全があっての話だと思います。 勤務体制などに興味のある方は、 |
| 在院日数短縮 |
| 在院日数に応じて、診療報酬の加算があります。患者にとっても病院の収益にとっても良いことなので、在院日数を減少するよう努力しています。しかし、在院日数が減るということは、それだけベッドの回転数が上がるということです。(また上げなければ減収となってしまう) 今まで年間600人見ていたところ、700人見なければいけないようになります。(数値は適当) 仕事量は、その数値以上に多くなると思います。また稼動率を上げるために他科の空きベッドに入院したり、という事もあるかと思います。 仕事量が多くなる、専門の科以外のところに入院する。ということは事故が生じやすくなる可能性があります。 またそれ以外にも、患者と看護師の関係が希薄になります。患者の顔を見ない、覚えないという事になってきます。 |
| 患者の特性による起こりやすい事故の傾向 |
|
小児 老年 (老年期の特性による)
母性 精神 (疾患によって内容は異なる) |
| のどもとすぎれば |
|
阪神淡路大震災で災害マニュアルを作った施設も多いと思いますが、いまでもちゃんと覚えていますでしょうか?七年もたつと忘れてしまっていることが多いのではないでしょうか 航空機事故においても何年かに一度、航空機の事故が多発する年があるようですが、 最初に書いた「失敗を知られたくない心理」といい、この忘れると言うことも、人間らしいんだろうなぁ‾
と思いますが、やっぱり何とか継続をしていかないと事故が生じてしまいます。 |
|
道路もいっぱいできて道も複雑になっていますが、何と「七つ角」というところがあるそうです。「七つ角」と言うからには角が七つあるのですが、複雑すぎて信号が付けれないそうです。でも信号がなくても不思議に事故はおきないそうです。 不思議ですか? |
|
|
|||||
|
|
|
|
|
|
|